COQUELUCHE: 6 VEZES MAIS CASOS EM SANTA CATARINA EM 2024. O QUE VOCÊ PRECISA SABER.
A coqueluche é uma doença infecciosa que afeta principalmente humanos e não tem reservatórios em animais. Ela é endêmica em todo o mundo e sua ocorrência nos Estados Unidos segue um padrão cíclico, ocorrendo um aumento a cada 3 a 5 anos. A doença é transmitida principalmente através de gotículas respiratórias que contêm a bactéria Bordetella pertussis. Isso acontece quando uma pessoa infectada tosse ou espirra, especialmente nas fases iniciais e paroxísticas da doença. A coqueluche é bastante contagiosa e pode afetar mais de 80% das pessoas próximas a um paciente. No entanto, a transmissão através de objetos contaminados é rara. Após três semanas da fase paroxística, os pacientes geralmente não são mais contagiosos. A coqueluche é uma doença que pode ser prevenida com vacina, mas estamos vendo um aumento nos casos. Na década de 1980, a taxa de incidência era de cerca de 1 caso por 100.000 habitantes nos Estados Unidos. Em 2014, essa taxa subiu para cerca de 10 por 100.000, e em 2019, foi de 5,7 por 100.000. Esse aumento pode ser atribuído a dois fatores principais: Sem a proteção da vacina, esses indivíduos podem contrair a doença e, além disso, podem transmitir a bactéria para recém-nascidos, que são os mais vulneráveis e têm o maior risco de complicações graves e até morte. A coqueluche também pode ser severa em idosos e pacientes com doenças respiratórias prévias. Um surto de coqueluche não garante imunidade para toda a vida, porém, infecções em adolescentes e adultos previamente vacinados costumam ser mais leves. Como a doença se apresenta? A coqueluche começa com um período de incubação que dura de 7 a 14 dias, podendo se estender até 3 semanas. Durante esse tempo, a bactéria Bordetella pertussis invade a mucosa respiratória, causando um aumento na produção de muco. Inicialmente, o muco é líquido, mas depois se torna mais viscoso e espesso. A doença não complicada geralmente dura entre 6 a 10 semanas e se divide em três fases: Mesmo após a fase convalescente, a tosse paroxística pode persistir por meses. Isso geralmente acontece porque o trato respiratório ainda está sensível e pode reagir a irritações causadas por infecções do trato respiratório superior, como resfriados. Como se faz o diagnóstico? O diagnóstico é feito por meio de cultura, onde o objetivo é identificar a bactéria nas secreções respiratórias. Qual é o tratamento? Para bebês, pode ser necessário aspirar o excesso de muco da garganta para ajudar na respiração. Em alguns casos, pode ser necessário fornecer oxigênio, realizar traqueostomia ou intubação orotraqueal. Para evitar a tosse paroxística intensa, que pode causar falta de oxigênio, crianças gravemente doentes devem ser mantidas em um ambiente escuro e tranquilo, com o mínimo de perturbações. Os antibióticos são mais eficazes quando administrados durante a fase catarral, mas mesmo após a fase paroxística, eles são recomendados para ajudar a limitar a disseminação da doença. Também devem ser utilizados para tratar complicações bacterianas associadas, como broncopneumonia e otite média. Como podemos previnir? Vacinação: A vacina contra a coqueluche faz parte da vacinação básica para crianças. São administradas cinco doses da vacina acelular combinada contra coqueluche, difteria e tétano (DTaP) nos seguintes momentos: Este texto visa proporcionar uma visão abrangente acerca da tosse, ajudando os pacientes a entender melhor a condição e as possíveis causas deste sintoma tão prevalente. Caso tenha mais dúvidas ou queira agendar uma consulta, entre em contato. Assista também nossa entrevista sobre o tema.
TOSSE: AS 10 CAUSAS MAIS COMUNS

A tosse é um dos sintomas mais comuns nos consultórios pneumológicos. Muitas vezes a causa da tosse é de origem pulmonar, porém, existem outras causas que estão associadas a doenças cardiovasculares, gastrointestinais e ao uso de medicamentos. Ela pode ter início agudo (menos de 3 semanas), subagudo (entre 3 e 8 semanas) ou crônico (mais de 2 meses). Pode ser seca ou com secreção (hialina, amarelada, esverdeada, com sangue, escura) e pode ter expectoração (saída da secreção após a tosse) ou sem expectoração. Vamos descobrir agora quais as 10 principais causas de tosse nos adultos: Este texto visa proporcionar uma visão abrangente acerca da tosse, ajudando os pacientes a entender melhor a condição e as possíveis causas deste sintoma tão prevalente. Caso tenha mais dúvidas ou queira agendar uma consulta, entre em contato.
6 MITOS SOBRE O TABAGISMO

O tabagismo é a principal causa evitável de mortalidade, responsável por mais de sete milhões de mortes em todo o mundo e mais de 480.000 mortes nos Estados Unidos anualmente. Se as tendências atuais continuarem, o tabaco matará mais de oito milhões de pessoas em todo o mundo a cada ano até o ano de 2030. O tabaco originou-se na América, onde a população indígena que vivia aqui antes da chegada dos europeus mascava ou fumava tabaco em rituais religiosos. Plantava-se a folha em todo continente, e após o comércio com os colonizadores, chegou em toda a Europa. Após sua chegada no velho mundo, o tabaco alterou imediata e dramaticamente o contexto da política econômica dos governos, tornando-se a maior fonte de renda dos cofres públicos. Globalmente, estima-se que 933,1 milhões de pessoas fumam, a maioria dos quais são homens e residem em países de baixa a média renda. Agora vamos analisar alguns mitos relacionados ao tabagismo. Qualquer exposição ao tabaco aumenta significativamente o risco de doenças cardiovasculares e respiratórias, além de câncer. Pessoas que apresentam predisposição genética para desenvolvimentos dessas doenças, poderão apresentar alterações pulmonares com pequenas exposições. O palheiro ou cigarro de palha é mais comumente utilizado em áreas rurais, onde se desenvolveu o costume de enrolar fumo de corda picado em palha de milho. Em áreas urbanas, o cigarro de palha pode ser montado com o fumo industrializado. Mais recentemente vem sendo comercializados cigarros artesanais em que os componentes do produto (palha e tabaco) vem embalados e permitem a montagem pelo usuário. O cigarro artesanal não possui nenhum tipo de filtro, e a palha não permite a ventilação do tabaco no interior do cigarro, fazendo com que ocorra uma grande inalação de material particulado e de monóxido de carbono. Considera-se que fumar um cigarro de palha equivale a fumar três a cinco cigarros industrializados. No caso dos charutos, a fumaça contém muitos dos mesmos compostos tóxicos e cancerígenos encontrados na fumaça do cigarro, e indivíduos que fumam quatro ou mais charutos por dia são expostos a uma quantidade de fumaça equivalente a 10 cigarros, mesmo aqueles que não inalam estão expostos à sua própria fumaça ambiental. O uso de uma hora narguilé, por sua vez, é equivalente à fumaça de 100 a 200 cigarros, podendo ser a porta de entrada para a dependência do cigarro. Em 2019, os Centros de Controle e Prevenção de Doenças (CDC) relataram mais de dois mil casos suspeitos de doenças pulmonares graves (EVALI) ligadas ao uso de dispositivos de e-cigarro para aerossolizar substâncias para inalação. Na maioria dos casos, o tetrahidrocanabinol (THC) foi inalado três meses antes do início dos sintomas; muitos pacientes também inalaram nicotina, e alguns pacientes inalaram apenas nicotina. Cartuchos de cigarro eletrônico recarregados obtidos por meio de fontes informais ou ilícitas e contaminados com acetato de vitamina E parecem estar mais fortemente associados a casos de EVALI. O uso de cigarros eletrônicos também tem sido associado ao desenvolvimento de pneumonia eosinofílica aguda. O tabagismo está relacionado não apenas ao câncer de pulmão, mas também ao câncer de laringe, cabeça e pescoço, esôfago, estômago, cólon e reto, fígado, pâncreas, rim, bexiga, colo uterino e leucemia mielóide aguda. O risco de câncer diminui gradualmente depois que um indivíduo para de fumar, caindo para aproximadamente a metade em comparação com aqueles que continuam fumando 10 a 15 anos após a cessação, e continua a diminuir depois disso. Entre as pessoas com câncer relacionado ao tabagismo, a cessação do tabagismo diminui o risco de desenvolver uma segunda malignidade relacionada ao tabagismo e melhora os resultados do tratamento do câncer. Além de neoplasias, o tabagismo tem múltiplos efeitos nocivos na fisiopatologia cardiovascular, incluindo vasoconstrição coronariana, aumento da hipercoagulabilidade, dislipidemia, inflamação e disfunção endotelial. A incidência de infarto agudo do miocárdio aumenta seis vezes em mulheres e três vezes em homens que fumam pelo menos 20 cigarros por dia, quando comparados com indivíduos que nunca fumaram. Todos os pacientes que estão motivados a parar de fumar devem receber aconselhamento terapêutico estruturado/abordagem intensiva. Os principais objetivos do acompanhamento terapêutico são: Entendimento do problema (riscos do tabagismo e os benefícios de parar de fumar), melhora no manejo dos sintomas de abstinência (autocontrole), produzir modificações no pensamento e no sistema de crenças do paciente, para promover mudanças emocionais e comportamentais permanentes. Associado ao acompanhamento médico e psicológico, existem medicamentos que auxiliam no processo para cessação de tabagismo, visando a redução da dependência à nicotina e controle dos sintomas de abstinência. Existem cerca de 2.000 produtos químicos que são inalados com o uso de sistemas eletrônicos de liberação de nicotina, a maioria dos quais é ignorada. O aerossol deles não é um “vapor de água” inofensivo,: ele contém metais pesados, partículas ultrafinas e agentes cancerígenos. Portanto, eles compartilham os mesmos efeitos adversos à saúde dos cigarros combustíveis e também têm seus próprios riscos específicos, como a EVALI, por exemplo. As consequências do uso prolongado desses dispositivos continuam desconhecidos. Cigarros eletrônicos não são um tratamento de cessação do tabagismo. O uso destes dispositivos causa doenças, replica características comportamentais e sociais do tabagismo, perpetua a dependência da nicotina e renormaliza o tabagismo. Este texto visa esclarecer algumas dúvidas e fornecer informações gerais acerca do tabagismo aos pacientes. Em caso de dúvidas, entre em contato conosco.
10 CAUSAS DE RONCOS NOTURNOS – QUANDO ME PREOCUPAR?

Apesar de muito comum, ocorrendo em cerca de 57% dos homens e 40% das mulheres, e geralmente não corresponderem a condições patológicas, os roncos noturnos podem ser um sinal de alerta para doenças respiratórias graves, entre elas, a Apneia Obstrutiva do Sono. O som varia de quase inaudível a um ruído extremamente incômodo que pode ser alto o suficiente para se ouvido em outro ambiente, podendo gerar consequências sociais significativas. Pode causar conflitos entre parceiros de cama ou colegas de quarto. Por que roncamos? Ao dormirmos a musculatura do pescoço relaxa, levando a redução do diâmetro de passagem de ar na garganta e consequentemente a um turbilhonamento de ar e provocando o som característico do ronco. Diversos fatores podem levar ao ronco, entre eles: Quando o ronco é um problema? O ronco primário é aquele que não é acompanhado por despertares ou despertares excessivos, limitação do fluxo aéreo, dessaturação de oxigênio ou arritmias durante o sono e que ocorre em pessoas que não têm sonolência diurna excessiva. Não corresponde a uma condição grave e geralmente apresenta melhora após perda ponderal e mudanças no estilo de vida. Em alguns casos, o ronco pode representar a obstrução parcial ou completa da passagem de ar na via respiratória, levando ao que chamamos de Apneia Obstrutiva do Sono (AOS). Esta condição está associada a sintomas como: sonolência diurna, despertares noturnos, alteração da memória, impotência sexual, sono não reparador, boca seca ou dor de garganta ao acordar, cansaço, cefaleia matinal, irritabilidade, dificuldade de concentração e redução dos reflexos. A gravidade do quadro está associada a dessaturação (redução da oxigenação) que ocorre durante essas obstruções da passagem de ar. Além disso, a apneia do sono está diretamente relacionada à doenças cardiovasculares como hipertensão arterial, insuficiência cardíaca, fibrilação atrial e acidente vascular cerebral (AVC). Como saber se tenho Apneia Obstrutiva do Sono? A avaliação do ronco sempre deve ser realizada por um médico especialista, que irá realizar alguns testes para avaliar a presença de sonolência diurna e outras causas que justifiquem o ronco, além da polissonografia quando indicada. Este exame é indolor, é realizado com o paciente dormindo e visa avaliar a quantidade de apneias que ocorrem por hora de sono, assim como o grau de oxigenação durante estas apneias. Pacientes com apneia obstrutiva do sono têm 5 ou mais episódios de apneia ou hipopneia (com cada episódio durando pelo menos 10 segundos) por hora durante o sono mais pelo menos 1 dos seguintes: Pode-se graduar a apneia obstrutiva do sono pela gravidade: leve (5 a 15 episódios de apneia por hora), moderada (16 a 30 episódios por hora) e grave (mais de 30 episódios por hora). Existem alguns testes para avaliar o risco de desenvolvimento de apneia obstrutiva do sono, como por exemplo o questionário Stop-Bang: Existem também questionários que quantificam o grau de sonolência diurna, visando avaliar níveis patológicos da mesma, como o questionário de Epworth, onde somando-se de 1 a 6 pontos é considerado sonolência dentro da normalidade, 7 a 8 pontos uma sonolência elevada e acima de 9 pontos uma sonolência possivelmente patológica, necessitando avaliação de médico especialista. Tem tratamento? Sim, o tratamento é direcionado para controle de fatores de risco, como por exemplo: perda de peso, tratamento de desvio de septo ou pólipos nasais, uso de aparelhos intraorais para correção de alterações ortodônticas, estimulação das vias aéreas superiores ou aparelhos de pressão positiva (CPAP). As mudanças no estilo de vida, como a cessação do tabagismo, redução do consumo de álcool ou medicamentos que alterem o sistema nervoso central e a realização de atividades físicas regulares também fazem parte do tratamento da Apneia Obstrutiva do Sono. Este texto visa esclarecer algumas dúvidas e fornecer informações gerais acerca do tabagismo aos pacientes. Em caso de dúvidas, entre em contato conosco.
DOENÇA PULMONAR E IMUNIZAÇÃO – AS 6 VACINAS ESSENCIAIS:
Existem dois tipos de imunização, a passiva, onde os anticorpos contra um organismo infeccioso específico (ou a toxina produzida por um organismo) são administrados diretamente a uma pessoa (como por exemplo após um indivíduo ser mordido por animal com raiva); e a ativa na qual usam-se vacinas para estimular os mecanismos naturais de defesa do corpo (o sistema imunológico) a reconhecer e atacar as bactérias ou os vírus específicos contidos na vacina, com isso, sempre que a pessoa é exposta ao microrganismo, o corpo produz automaticamente esses anticorpos e outras substâncias para prevenir ou atenuar a doença. Quando as pessoas são vacinadas contra uma doença, elas normalmente não contraem a doença ou contraem apenas uma forma leve dela. Por que pacientes com doenças pulmonares precisam se vacinar? As exacerbações infecciosas das doenças pulmonares crônicas são responsáveis por grande morbidade e mortalidade. Pacientes com Doença Pulmonar Obstrutiva Crônica (DPOC) , por exemplo, apresentam uma diminuição da função pulmonar e em sua funcionalidade a cada exacerbação apresentada, além de apresentar uma mortalidade de 39% em três anos após admissão em serviços de emergência e de 69% em três anos após internação em unidades de terapia intensiva (UTI). O Datasus mostrou que de janeiro a novembro de 2023 ocorreram aproximadamente 350 mil interações por pneumonia adquirida na comunidade (PAC) em pessoas acima de 30 anos, com uma mortalidade entre 10 a 12% dos casos leves a moderados e próximo de 50% em casos graves, sendo esta uma das principais causas de morte em pacientes acima de 60 anos, principalmente em portadores de comorbidades pulmonares como DPOC, diabetes mellitus e insuficiência cardíaca. A prevenção da PAC pode ser feita evitando os fatores de risco, como tabagismo, etilismo, desnutrição e melhorando a saúde oral, além de realização de vacinação específica contra influenza, covid-19, vírus sincicial respiratório e pneumococo (principais agentes responsáveis por pneumonias em nosso meio). Quais as principais vacinas que devem ser realizadas? Este texto visa explicar a importância de diversas imunizações para pacientes pneumopatas. Em caso de dúvidas, entre em contato conosco.
ENFISEMA PULMONAR – ESCLARECENDO AS 5 PRINCIPAIS DÚVIDAS
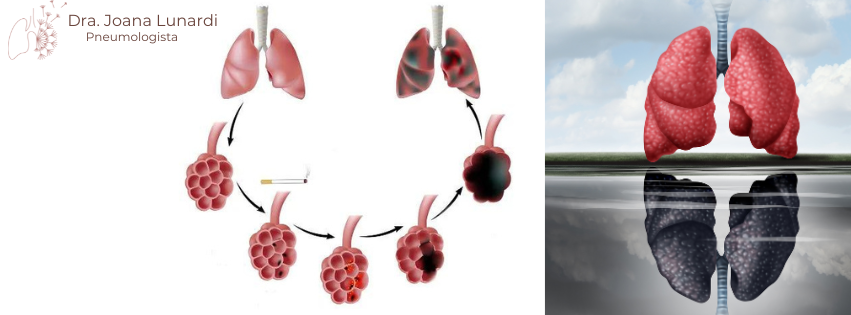
O que é o enfisema pulmonar? O enfisema pulmonar é uma condição pulmonar crônica caracterizada pela destruição dos alvéolos, diminuindo a capacidade dos pulmões de trocar oxigênio e dióxido de carbono. Os alvéolos pulmonares são pequenas estruturas em formato de saco localizadas nos pulmões. São essenciais para a respiração, pois é onde ocorre a troca de oxigênio e dióxido de carbono entre o ar inspirado e o sangue. Eles são como pequenos bolsões cercados por capilares sanguíneos, onde o oxigênio passa dos pulmões para o sangue e o dióxido de carbono segue o caminho oposto, sendo expelido do corpo durante a expiração. Essa troca gasosa nos alvéolos é fundamental para que o corpo obtenha oxigênio suficiente para suas funções vitais e elimine os resíduos metabólicos. O tabagismo, principal causa do enfisema pulmonar, provoca inflamação crônica nos pulmões, a qual leva à liberação de enzimas que destroem o tecido elástico dos alvéolos. Com o tempo, ocorre a formação de grandes bolsas de ar, reduzindo a área de superfície disponível para a troca gasosa. Com isso, ocorre acúmulo de resíduos metabólicos (dióxido de carbono) e redução da oxigenação do corpo, levando aos sintomas de falta de ar, cianose, cansaço, sonolência, entre outros. O que causa? A principal causa do enfisema pulmonar é o tabagismo, porém, existem outras causas possíveis para o desenvolvimento da doença. Quais os sintomas? Os sintomas geralmente são de início insidioso e muitas vezes são atribuídos, erroneamente, a idade avançada. Os principalmente por sintomas apresentados são: Como é realizado o diagnóstico? O diagnóstico deve ser realizado por médico capacitado e envolve história clínica detalhada, exames físicos, testes de função pulmonar como espirometria (para medir a capacidade pulmonar) e gasometria arterial (para avaliar os níveis de gases no sangue). Imagens como radiografia de tórax e tomografia computadorizada (TC) são utilizadas para confirmar danos estruturais nos pulmões. Tem cura ou apenas tratamento? Infelizmente o enfisema pulmonar não tem cura, pois após a destruição dos alvéolos pulmonares, não há formas de regenerá-los. Porém, existem diversos tratamentos medicamentosos e não medicamentosos que fornecem aos pacientes uma melhora na qualidade de vida, um aumento na expectativa de vida, redução na perda de função pulmonar e diminuição do número de exacerbações e infecções respiratórias. O fim da exposição a causa do enfisema pulmonar é fundamental para o tratamento, ou seja, cessação de tabagismo, afastamento de churrasqueiras e queimadas, eliminação da exposição ao fogão a lenha, e controle de exposição a outros poluentes. As medicações inalatórias, as famosas “bombinhas”, são uma forma de tratamento, sendo frequentemente associadas a fisioterapia respiratória com vistas a reabilitação pulmonar e uso de oxigênio suplementar se necessário. Este texto visa esclarecer algumas dúvidas prevalentes de pacientes de forma clara e breve. Em caso de dúvidas, entre em contato conosco e agente uma consulta.
TENHO ASMA, E AGORA? AS 6 PRINCIPAIS PERGUNTAS SENDO RESPONDIDAS.

A asma é uma condição respiratória comum que afeta milhões de pessoas em todo o mundo. Neste artigo, exploraremos o que é a asma, sua história e como ocorre no nosso corpo, de uma forma acessível para todos entenderem. O que é asma? A asma tem sido reconhecida há milhares de anos. Na antiguidade, era frequentemente associada a superstição e mitologia, sendo considerada um castigo divino ou causada por influências malignas. A compreensão moderna da doença evoluiu significativamente ao longo dos séculos, com avanços médicos que ajudaram a identificar suas causas e tratamentos mais eficazes. A asma é uma doença crônica dos pulmões que causa inflamação e estreitamento das vias aéreas, tornando a respiração difícil. Pessoas com esta condição podem experimentar sintomas como falta de ar, chiado no peito, tosse e aperto no peito. É uma condição complexa que envolve a inflamação crônica das vias aéreas. Quando uma pessoa é exposta a um gatilho, como alérgenos, vírus respiratórios ou irritantes, suas vias aéreas inflamam-se e ficam hiperativas. Isso leva à contração dos músculos ao redor das vias aéreas (broncoconstrição) e à produção de muco espesso, que estreita ainda mais as vias aéreas e dificulta a passagem do ar. Os principais fatores de risco para desenvolver incluem: Quais são os principais sintomas relacionados a asma? Quais os tipos de asma? Como é feito o diagnóstico? O diagnóstico preciso da asma começa com uma avaliação clínica completa, incluindo história médica detalhada e exame físico. Os principais passos no processo de diagnóstico incluem: A asma tem cura? O tratamento da asma é baseado na gravidade dos sintomas e na resposta individual ao manejo terapêutico. O objetivo principal do tratamento é alcançar e manter o controle da doença, reduzindo a inflamação das vias aéreas e prevenindo crises asmáticas. As principais abordagens terapêuticas incluem: Para ajudar no controle da asma, é recomendado manter um peso saudável por meio de uma alimentação balanceada e da prática regular de exercícios físicos. A perda de peso, quando necessário, pode ajudar a melhorar a função pulmonar. Exercícios como caminhadas, musculação, natação e ioga podem ser benéficos, sempre respeitando os limites e orientações médicas. A compreensão da asma é essencial para o manejo adequado da doença. Com um tratamento adequado e evitando gatilhos conhecidos, muitas pessoas com asma podem levar vidas ativas e saudáveis. Se você ou alguém que você conhece suspeita de asma, é importante procurar orientação médica para um diagnóstico e plano de tratamento adequados.

